תסמונת עור צרוב: גורמים ותסמינים
תסמונת עור צרוב היא מצב עור המתרחש כתגובה לזיהום עור סטפילוקוקלי. המאפיין העיקרי שלו הוא היווצרות שלפוחיות וניתוק העור לאחר מכן.
בעיה זו משפיעה בעיקר על תינוקות או ילדים מתחת לגיל 6 שנים. למעשה, זה נדיר מאוד שתסמונת העור הצרוב מתרחשת אצל מבוגרים אלא אם יש חוסר במערכת החיסונית או אי ספיקת כליות.
מה גורם לתסמונת העור הצרוב?
תסמונת עור צרוב נובעת מזיהום בעור הנובע מחיידקים ממשפחת הסטפילוקוקוסים. ברוב המקרים, הגורם הזיהומי הוא Staphylococcus aureus.
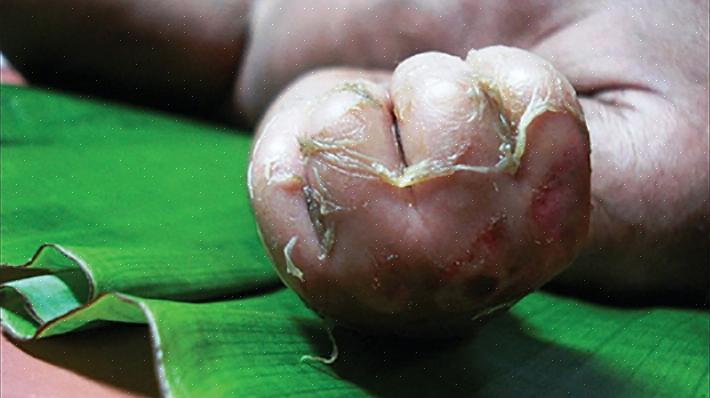
מיקרואורגניזמים אלו מפרישים חומר רעיל המשפיע על העור וגורם לשכבה העליונה של האפידרמיס להיפרד משאר העור. כתוצאה מכך, השלפוחיות מתפוצצות והעור נראה צרוב.
לרוב, לאדם יש מיקוד זיהומי ראשוני שלא מורגש. ברגע שזה מתחיל, תסמונת העור הכרוב מתפתחת במהירות. עם זאת, לפעמים זה קורה מספר ימים לאחר ההדבקה הראשונית שגורמת לו.
תסמונת זו מדבקת. זיהומים סטפילוקוקלים עלו ברחבי העולם מאז שנות ה-70. על פי הערכות, staphylococcus aureus קיים ב-30-50% מהמבוגרים הבריאים.
מהם התסמינים האופייניים?
למרות שלתסמונת העור הצרוב מספר תסמינים אופייניים, נפוץ שכל ילד חווה אותם בצורה שונה. לרוב, הביטוי הראשון הוא חום, המלווה באדמומיות של העור.
זה מתחיל בדרך כלל עם כיב מבודד שמתגבש. ביילודים, הפצע מופיע בדרך כלל באזור החיתול או ליד גדם הטבור. יחד עם זאת, אצל ילדים גדולים יותר, זה כמעט תמיד על הפנים. אצל מבוגרים, זה יכול להתחיל בכל חלק בגוף.
אולי יעניין אותך גם: סוגי פריחה בעור והגורמים להן
הכיב מתפתח ותוך 24 שעות הופך לצבע אדום ארגמן. זמן קצר לאחר מכן מתחילות להיווצר שלפוחיות מלאות נוזלים. אלו נשברים בקלות רבה ומשאירים את העור לח וצרוב למראה, כאילו התרחשה כוויה. תסמינים נפוצים אחרים כוללים את הדברים הבאים:
- כאב למגע באזורים הפגועים
- צמרמורת
- תחושת חולשה
- אובדן נוזלים
- השלט של ניקולסקי. השכבות השטחיות של העור מנותקות מהשכבות העמוקות יותר, רק על ידי שפשוף אותן בלחץ קל. תוך יומיים או שלושה, כל פני העור מושפעים.
איזה טיפול זמין לתסמונת זו?
האבחנה של תסמונת עור צרוב נעשית על בסיס התמונה הקלינית וזיהוי הרעלן. לפעמים יש צורך ביופסיית עור כדי לאשר את המחלה, שבביטוייה המוקדמים דומה מאוד לקדחת השנית, אריתמה מולטיפורמה, מחלת קוואסקי ואחרות.
לאחר שהרופא מאשר את האבחנה, הטיפול בדרך כלל צריך להתבצע בבית החולים. הטיפול במחלה זו דומה לזה של כוויות, ולמעשה, היא מתרחשת בדרך כלל ביחידת הכוויות. לרוב, אנשי מקצוע משתמשים באמצעים הבאים:
- מתן אנטיביוטיקה סטפילוקוקלית. באמצעות מתן פומי או תוך ורידי, בהתאם למצבו של כל מטופל. תפקידם למנוע כל סוג של זיהום.
- מתן נוזלים תוך ורידי. המטופל מאבד הרבה נוזלי גוף דרך עור פתוח. זה מחייב נקיטת אמצעים כדי למנוע התייבשות אפשרית.
- אמצעי הגנה על העור. אלה כוללים שימוש בקרמים ומשחות לחיזוק תפקוד מחסום העור. יש צורך גם בקרם לחות.
- אמצעי הקלה. הם קשורים למריחת קומפרסים קרים על העור במטרה להפחית את הכאב.
הטיפול עשוי להשתנות, בהתאם לגיל המטופל, מצבו הבריאותי הכללי, חומרת המצב, סבילות לתרופות, ציפיות או העדפות. לרוב, העור מתחיל להחלים 10 ימים לאחר תחילת הטיפול.
איך מתמודדים עם תסמונת העור הכרוב?
באופן כללי, אם הילד או המבוגר מקבלים טיפול בזמן, לא מתעוררים סיבוכים. הסיכון החשוב ביותר הוא שעלול להתפתח זיהום עור עמוק יותר: צלוליטיס. יש גם חשש שהמצב הזיהומי עלול להחמיר ולהגיע לזרם הדם, ולגרום לספטיסמיה.
במקביל, חולים מסתכנים בהתייבשות או חוסר איזון אלקטרוליטים. כמו כן, חום דורש שליטה נאותה, במיוחד אצל תינוקות. עם זאת, אם הילד או המבוגר מקבלים אבחון וטיפול מוקדם, התוצאה בדרך כלל חיובית. להיפך, תסמונת עור צרוב עלולה להוביל למוות אם החולה לא מקבל טיפול מתאים.
לסיכום, בנוכחות שלפוחיות המייצרות חום ו/או שאר התסמינים שהזכרנו לעיל, יש לפנות מיד לרופא.