מה כולל הריון חוץ רחמי?
הריון חוץ רחמי הוא פתולוגיה הדורשת אבחון וטיפול מוקדם כדי למנוע סיכון חייה של אישה. אם ניקח בחשבון את כל ההריונות המתרחשים בעולם, בערך 1-2% מהם הם חוץ רחמיים.
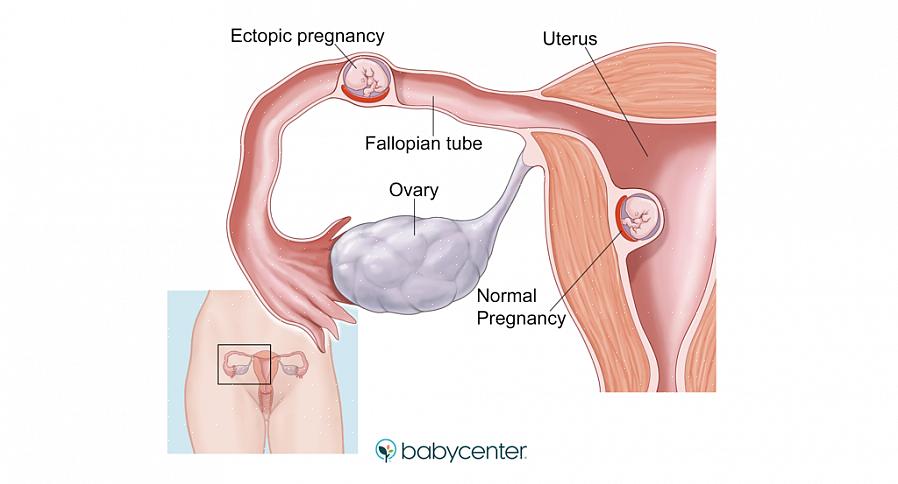
המשמעות היא שמתוך כל 100 נשים בהריון, 1 או 2 סובלות מהצורה החוץ-רחמית של הריון. מבין אותן נשים שמציגות הריון חוץ רחמי, 99% מתרחשים בחצוצרות. לכן, זהו המיקום השכיח ביותר.
מהו הריון חוץ רחמי?
בעצם, הריון חוץ רחמי הוא כל הריון שמתפתח מחוץ לרחם האישה. יש המתייחסים לזה גם כהריון מחוץ לרחם. חוץ רחמי היא מילה שמקורה בשפה היוונית ומורכבת משני חלקים: אקטוס, שפירושו בחוץ, ו- topos, שפירושו מקום.
למרבה הצער, תדירות הפתולוגיה הזו הולכת וגוברת בעולם כבר כמה עשורים. לא ברור אילו גורמים גורמים לכך. עם זאת, מומחים חושדים כי העלייה בזיהומים המועברים במגע מיני מהווה גורם סיכון, כפי שנראה בהמשך.
קרא גם: אבחון הריון טוחנות
גורמים להריון חוץ רחמי
בגדול, אנו יכולים להפריד את הסיבות להריון חוץ רחמי לשתי קבוצות: סיבות אנטומיות ותפקודיות.
1. סיבות אנטומיות
בין אלה, הבעיה הגדולה ביותר היא המעבר דרך החצוצרות. המבנה האנטומי הנשי הזה צריך להיות מסוגל לאפשר לביצית המופרית שנוצרה על ידי הביצית והזרע לנוע בחופשיות.
החצוצרות עלולות להיחסם על ידי פוליפים או על ידי הידבקויות שנוצרות עקב זיהומים קודמים. מחלות המועברות במגע מיני הן מקור נפוץ להידבקויות.
2. סיבות פונקציונליות
במקום שינוי באנטומיה של החצוצרות, עשוי להיות שינוי בניידות החצוצרות. הניידות אליה אנו מתכוונים היא פונקציה המלווה את דרכה של הביצית המופרית על מנת להגיע לרחם.
לחצוצרות עשויות להיות חולשה שרירית, או, בשכיחות גבוהה יותר, מחסור בסיליה. ריסים הם מבנים קטנים של האיבר הנעים במיקרוסקופ כדי לשאת את הביצית המופרית. אם יש פחות ריסים, אז יש פחות ניידות.
גורמי סיכון
ישנן קבוצות של נשים שיש להן סיכוי גבוה יותר ללקות בהריון חוץ רחמי מאחרות משום שיש להן גורם סיכון כלשהו. במילים אחרות, מצב קודם כלשהו שהופך אותם לרגישים יותר להגיע למצב שבו ההריון מתפתח מחוץ לרחם.
גורמי הסיכון החשובים ביותר הם:
- מחלת אגן דלקתית (PID): זהו גורם הסיכון הגדול ביותר על פי מחקרים מדעיים על הריון חוץ רחמי. נשים שעברו PID ובדיקת הריון חיובית צריכות לפנות לרופא בהקדם האפשרי לבדיקת אולטרסאונד כדי לקבוע את מיקום ההיריון.
- הריונות חוץ רחמיים קודמים: לאישה שכבר עברה הריון מחוץ לרחם יש סיכוי גבוה יותר לחלות בהריון נוסף.
- לאחר הפלה.
- שימוש בהתקן תוך רחמי כאמצעי מניעה.
- לאחר ניתוחים כירורגיים על הבטן או האגן.
- יש היסטוריה של מחלות כמו אנדומטריוזיס או שחפת.
אולי יעניין אותך: עצות תזונתיות לשיפור אנדומטריוזיס
כיצד מתפתח הריון חוץ רחמי
כל ההריונות מתחילים מחוץ לרחם, כאשר זרע מפרה ביצית. הפריה זו מתרחשת בחצוצרות, במיוחד באזור האינפונדיבולום. זהו האזור הרחוק ביותר מהרחם והקרוב ביותר לשחלה.
הימים הראשונים של הביצית המופרית מתרחשים שם. לאחר מכן, הוא נודד דרך הצינורות על מנת להשתיל, שזה התהליך שבו הביצית המופרית מתחברת לרחם. בדרך כלל, תוך 7-8 ימים לאחר ההפריה, הביצית חייבת להתחיל את השתלתה. במילים אחרות, שבוע לאחר ההפריה, הביצית צריכה להיכנס לרחם ולהישאר שם.
בהריון חוץ רחמי, קינון או השתלה מתרחשים מחוץ לרחם. המיקום הנפוץ ביותר הוא החצוצרה, אך הוא יכול להתפתח גם בשחלה או בחלל הבטן של האישה עצמה.
הרוב המכריע של ההריונות החוץ רחמיים אינם ברי קיימא, מכיוון שרק הרחם מוכן לקבל את הביצית ולהגן על העובר על ידי האכלתו. התוצאה הרגילה של הריונות מחוץ לרחם היא הפלה, שעלולה להתבטא ללא תסמינים. לכן, ייתכן שהאישה לעולם לא תדע זאת. עם זאת, זה עשוי להתבטא גם עם דימום נרתיקי וכאבי בטן תחתונה.
חשיבות הגילוי המוקדם
באחוז נמוך מהמקרים, זה לא נפתר מעצמו. ההיריון ממשיך להתרחש מחוץ לרחם, ולעתים מגיע עד שליש מלא. זוהי הגרסה המסוכנת ביותר. הריונות חוץ רחמיים הממוקמים בחצוצרה, בעת גדילה, עלולים לקרוע את הצינורות ולגרום לדימום פנימי בבטן שיחייב התערבות כירורגית מיידית.
כאשר מתגלה בזמן, הריון חוץ רחמי מטופל לפני שמופיעים סיבוכים רציניים. לכן חיוני להתייעץ עם רופא במהלך השליש הראשון של ההריון. ובאותו אופן, עליך לעבור סריקת אולטרסאונד מיילדותית כדי לקבוע את מיקומו של העובר בתוך גופך. ולבסוף, במקרה של דימום נרתיקי או כאב מתמשך בבטן התחתונה, גם ייעוץ רפואי בזמן הופך חיוני.