הכל על מחלה המוליטית ביילודים
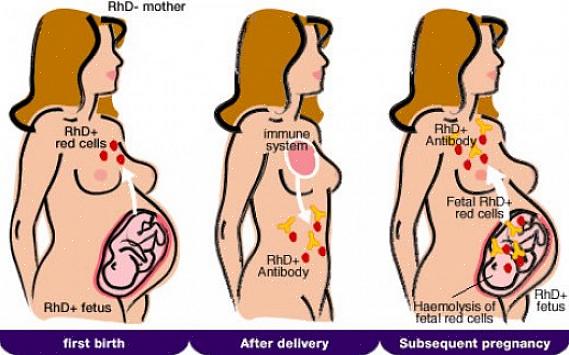
מחלה המוליטית ביילודים (HDN), המכונה גם erythroblastosis fetalis, היא מחלה אוטואימונית. מצב זה יכול להיות קטלני במהלך התפתחות התינוק. במחלה זו היולדת מייצרת נוגדנים שעוברים לשליה ובטעות הורסים את תאי הדם האדומים של העובר.
כתוצאה מחוסר זה בתאי דם אדומים במהלך ההתפתחות, התינוק מקבל אנמיה לפני הלידה. למרבה הצער, 50% מהתינוקות שמפתחים את המחלה הזו לא יצליחו, ולכן הפרוגנוזה אינה חיובית כלל.
מחלה המוליטית ביילודים
מחלה המוליטית ביילודים היא מצב אוטואימוני הקשור להבדלי הדם של האם והילד. בדרך כלל, קבוצות דם שייכות לקטגוריות A, B, O ו-AB. עם זאת, יש הבחנה נוספת במונחים של טיפולוגיה: rh + ו-rh-.
דמויות אפידמיולוגיות
Statpearls מדגים את התפתחותה של מחלה זו לאורך ההיסטוריה. אלה כמה מהדגשים:
- עד שנות ה-70, מחלה המוליטית בילודים פגעה ב-1% מהיילודים, עם שיעור תמותה של 50%.
- באמצעות טכניקות אימונופרופילקסיס, שכיחות זו ירדה מ-1% ל-0.5% לאחר 1968. כיום, השכיחות מוערכת ב-1-3 חולים לכל 1000 לידה.
- רוב האוכלוסייה היא Rh+ אך בקבוצות אתניות מסוימות אחוזי חולי Rh עולים. 15% מהאנשים הלבנים הם Rh, בעוד שבקבוצות שחורות והיספאניות ההסתברויות הללו מופחתות ל-5% ו-8%, בהתאמה.
- ילידי אירופה הם הקבוצה עם האחוז הנמוך ביותר של אנשים Rh. רק ל-1% מהאוכלוסייה יש את המאפיין הזה.
האוכלוסייה הלבנה היא האוכלוסייה בסיכון הגבוה ביותר למצב זה. הסיבה לכך היא שלנשים Rh- יש סבירות של 85% ללדת ילדים עם גבר Rh+. חוסר התאמה זה בגורם rh גורם לעובר לסבול ממחלה המוליטית בילודים.
קרא עוד: סוגי דם: לתרום ולקבל דם
תסמינים של מחלה המוליטית ביילודים
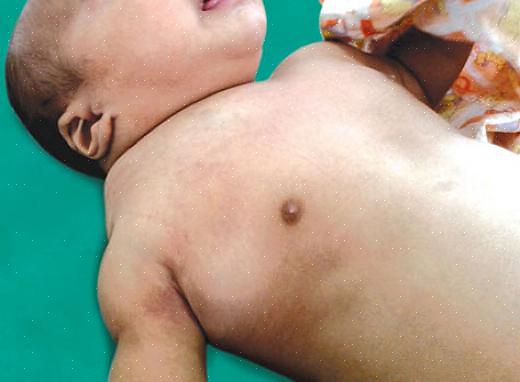
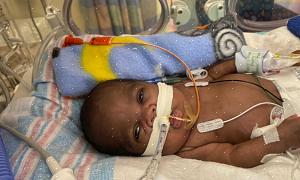
כתב העת הבינלאומי לטיפול תרופתי חולק את התסמינים השכיחים ביותר של מחלה המוליטית בילודים. ראשית, הילד ייוולד עם צהבת (עור צהוב), חיוורון אפידרמיס כתוצאה מאנמיה, הפטוספלנומגליה (הגדלה של הכבד והטחול) ו- hydrops fetalis במקרים החמורים ביותר.
בילירובין הוא פיגמנט ערימה צהבהב המסונתז כאשר תאי דם אדומים מתפרקים. מכיוון שהאריתרוציטים הללו נהרסים ברציפות בחולה, בילירובין לא מצומד מצטבר ברקמות. זה גורם לצבע צהבהב מדאיג בעור.
Hydrops fetalis הוא הצטברות של כמויות גדולות של נוזלים בשני אזורים או יותר בגוף. עיוותים פיזיים אלו בלידה הם תוצר של חוסר איזון מטבולי הנגרם מהתקף החיסוני של האם.
לאחר צהבת, אנמיה היא הסימן הקליני המובהק ביותר למצב זה. עם זאת, ניתן לראות זאת רק בבדיקת דם. כל אחד מהמצבים הללו מספיק לאישור מחלה המוליטית בילודים ברמת האבחון.
מחלה המוליטית ביילודים גורמת
חוסר ההתאמה בגורם Rh הוא הגורם שגורם לסיבוכים החמורים ביותר. עם זאת, זה לא הגורם היחיד למחלה זו. לאחר מכן, נסתכל על כמה סיבות אחרות.
חוסר תאימות ל-Rh
כפי שציינו, חוסר ההתאמה בגורם Rh של העובר והאם הוא הגורם העיקרי ל-HDN. זה יכול לגרום לאנמיה ומוות עוברי. כדי שמחלה זו תתפתח, האם חייבת להיות בעלת תאי דם אדומים Rh והילד חייב להיות בעל Rh+, בירושה מאביו. זה נדון במדריך MSD.
אפילו 0.1 מיליליטר בלבד של חיסון דם עוברי לזרם הדם האימהי מספיק כדי להתחיל בתהליך החיסון של האם. משמעות הדבר היא שמערכת החיסון האימהית מזהה את תאי הדם של התינוק בתור פתוגנים פוטנציאליים. כתוצאה מכך, הוא מפתח נוגדנים כדי להילחם בהם.
אי התאמה של ABO
חוסר ההתאמה של קבוצת הדם ABo הוא למעשה הגורם העיקרי למחלה זו. עם זאת, רוב המקרים הם קלים. רק 1% מהמקרים בקטגוריה זו מובילים להמוליזה חמורה (הרס של כדוריות דם אדומות).
כפי שמציינת הספרייה הלאומית לרפואה באירופה, ייתכן שלאם ולילד יהיו קבוצות דם שונות ולא תואמות. למעשה, עד 25% מההריונות כן, אבל רק לאחוז קטן (1%) מהאימהות יש אוכלוסיות נוגדנים מספיק גדולות כדי לגרום ל-HDN בעובר.
לדוגמה, אם האם היא מקבוצת דם O והילד הוא A או B, ייתכן שהאם תתחיל לייצר נוגדנים אנטי-A או אנטי-B. נוגדנים אלו הם מסוג אימונוגלובולין (IgG) ויכולים לחצות בקלות את השליה. כמו במקרה הקודם, חוסר ההתאמה של הילד עובר בירושה מהאב.
טיפול ובדיקה
הדרך היעילה ביותר למנוע אלואימוניזציה של האם היא ביצוע בדיקות דם לשני ההורים. הם צריכים לעשות את בדיקות הדם האלה לפני שהעובר מתחיל לחוות התקף חיסוני. בדרך כלל, אזעקות יישמעו כאשר האם היא rh+ ויש לה נוגדנים נגד rh-faktor.
בנוסף, אם גם האב הוא rh, הילד לא יהיה בסכנה כי הם יהיו גם rh-. התרחיש הגרוע ביותר הוא כאשר האם היא Rh, האב הוא Rh+, ומערכת החיסון האימהית כבר החלה לסנתז נוגדנים כדי לתקוף את העובר.
במקרה שהתגובה החיסונית של האם כבר החלה, הרופאים ישתמשו בעירוי דם תוך צפקי לעובר. לפי האיגוד הספרדי לרפואת ילדים, עירויים אלו יעניקו לעובר תאי דם אדומים חדשים.
אם התינוק לא מגיב טוב לטיפול, השלב הבא הוא בדרך כלל לידה מוקדמת. ככל שהילד יעזוב מוקדם יותר את גוף האם, כך יפסיקו הנוגדנים לתקוף את תאי הדם האדומים של התינוק מוקדם יותר. עם זאת, גם מחוץ לגוף האם, התינוק עדיין עשוי להזדקק לעירוויים קבועים.
לאחר הלידה, הטיפול העיקרי בצהבת הוא פוטותרפיה. איזומריזציה קלה הופכת את הבילירובין לתרכובת שהגוף יכול להפריש בקלות בשתן ובצואה. זה לא יצטרך לעבור דרך הכבד.
חשיבות החיסון
אמא rh יכולה לנקוט בצעדים למניעת התפתחות נוגדני rh+.
זה דורש הכנה עם אימונוגלובולינים מיוחדים. הרופא יזריק תכשיר זה בשבוע 28 להריון ומטרתו להסוות את אריתרוציטים של התינוק. כתוצאה מכך, מערכת החיסון האימהית לא תזהה אותם כאיום.
קראו גם: 6 תרופות טבעיות המונעות מחלות אוטואימוניות
סיכום
מחלה המוליטית ביילודים היא מחלה נדירה מאוד. זה מופיע בפחות מ-3 מקרים לכל 1000 תינוקות.
בנוסף, לא כל המקרים של מצב זה גורמים להידרופס עוברי, צהבת, אנמיה, אי ספיקת איברים ומוות. במקרים רבים, אי ההתאמה הנגרמת על ידי מערכת ABO קלה הרבה יותר, ולמרבה המזל, לרוב מסתיימת בטוב.
הטיפול הטוב ביותר למצב זה הוא לעקוב בקפדנות אחר בדיקות רפואיות במהלך ההריון. אם הרופא חושד שהאם תפתח תגובה חיסונית נגד העובר, החיסון יפעל למניעת המחלה.